Câncer no ovário é uma doença que apresenta alta mortalidade. Isso ocorre, principalmente, porque em 75% ou mais dos casos, o diagnóstico só se dá em estágios mais avançados.
Sabemos que a maior parte dos cânceres de ovário incide em mulheres entre os 40 e 60 anos de idade.
O câncer ovariano não é uma doença homogênea, mas sim um grupo de doenças, com comportamentos biológicos diferentes.
Os mais comuns são os tumores epiteliais, que se originam das células da superfície do ovário, como (do mais comum, para o menos):
- o cistoadenocarcinoma seroso, perfazendo cerca de 75% dos casos, e que pode ser bilateral,
- o cistoadenocarcinoma mucinoso (20%),
- o carcinoma endometrioide (2%), que tem associação com a endometriose em 10 a 20% dos casos.
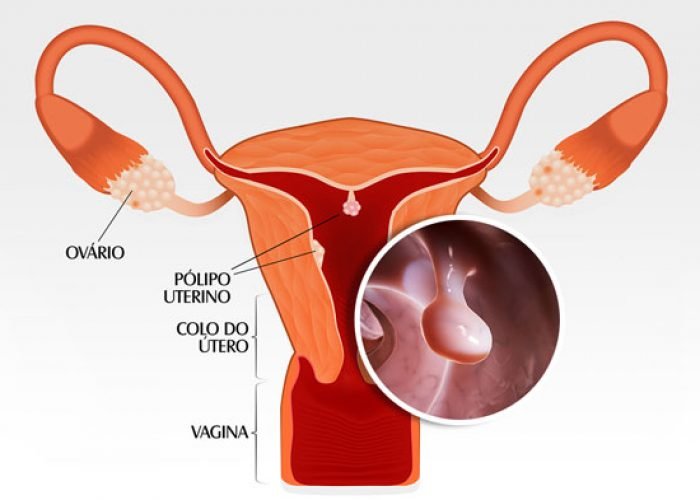
Os cistoadenomas serosos ou mucinosos são cistos que costumam apresentar septos (divisões) e projeções sólidas em seu interior. são tumores benignos que podem atingir grandes dimensões, principalmente os mucinosos.
Eles têm pico de incidência entre os 20 e 50 anos. Nas ultrassonografias transvaginais, estes cistos são chamados de complexos ou multioculares.
Em crianças e mulheres jovens até 20 anos os disgerminomas e teratomas imaturos, são os mais frequentes e eles se originam de células germinativas do interior do ovário.
O que causa Câncer de Ovário? Fatores de Risco Mais Importantes
O câncer de ovário é um tipo de câncer que começa nos ovários. O sistema reprodutor feminino contém dois ovários, um de cada lado do útero. Os ovários – cada um com o tamanho de uma amêndoa – produzem óvulos (óvulos), bem como os hormônios estrogênio e progesterona.
O câncer de ovário muitas vezes passa despercebido até que se espalhe na pelve e no abdome. Nesse estágio avançado, o câncer de ovário é mais difícil de tratar. O câncer de ovário em estágio inicial, no qual a doença está confinada ao ovário, tem maior probabilidade de ser tratado com sucesso.
Conheça como funciona e para que serve o exame de Ecodoppler de Carótidas e Vertebrais!
Quais as principais causas de dor no estômago?
Alguns fatores se apresentam como os mais comuns na ocorrência do câncer de ovário.
Eles são:
- História familiar – ter 2 ou mais parentes de 1º grau com histórico de câncer de ovário, aumenta o risco de câncer de ovário em 3 a 4 vezes.
- Idade – a incidência máxima ocorre entre os 60 a 65 anos. Cerca de 30% dos tumores ovarianos que ocorrem após a menopausa são malignos, enquanto apenas 7% na pré-menopausa o são.
- Época da primeira menstruação – menarca precoce e menopausa tardia, da mesma forma, aumentam a chance de câncer de ovário.

- Paridade – quanto maior o número de filhos, menor é o risco.
- Raça – o câncer ovariano é mais comum na raça branca.
- Obesidade – um índice de massa corporal (IMC) maior que 30 é um risco, pois aumenta as chances da ocorrência de câncer de ovário.
- Indução de ovulação – o uso de indutores da ovulação, por pacientes inférteis, é fator de risco.
- Tabagismo – o fumo, já que aumenta consideravelmente a chance do desenvolvimento de câncer.
- Mutação genética – pacientes com câncer de mama/ovário, portadoras de mutação nos genes BRCA1 e BRCA2, que apresentem mãe, irmã ou filha com esta condição, correm maior risco.
- Endometriose – o risco de transformação maligna das portadoras de endometriose ocorre em torno de 2,5% dos casos.
Sintomas e sinais do Câncer no Ovário
Os sintomas de câncer no ovário são muito imprecisos, mas as queixas mais comuns são as de:
- sensação de empachamento – saciedade precoce, ainda que não se tenha comido o suficiente para ficar saciada,
- má digestão e
- distensão abdominal.
Esses sintomas são comumente identificados em outras patologias e tipos de câncer. Não existe um método eficaz de diagnóstico, na maioria dos casos, os sintomas de câncer no ovário são os principais sinais para o início dos exames e tratamentos. /
Outros sintomas de câncer no ovário
- Fadiga
- Dor durante a relação sexual
- Dor nas costas
- Alterações menstruais
- Dor de estômago
- Constipação
- Perda de peso
Caso sinta algum desses sintomas com frequência, procure um ginecologista para iniciar os exames e possivelmente o tratamento.
Como descobrir e saber se tenho câncer no Ovário?
Para ter diagnóstico e detectar a presença do câncer, primeiramente é realizada Ecografia Transvaginal com Estudo Dopplerfluxométrico (doppler).
Este exame pode identifica cistos maiores que 8 cm que tenham, como características visuais septos grossos, paredes irregulares, multiloculares, e com componente sólido em seu interior.
Ao doppler é identificada uma vascularização na porção central do cisto, com vasos irregulares e calibrosos e muito aporte de sangue ao tumor (baixo índice de resistência).
Pode-se, igualmente, ser detectado liquido na cavidade abdominal.
A Ressonância Magnética auxilia na programação da cirurgia.
Os marcadores tumorais devem ser dosados no sangue, como o Ca 125, mais importante para os cistoadenocarcinomas serosos, ainda que seus níveis normais não excluam o diagnóstico.
O CEA e CA 19.9 ajudam na identificação dos tumores mucinosos, e a alfa fetoproteína, nos tumores germinativos.
Tratamento do Câncer de Ovário
A cirurgia e a quimioterapia são geralmente usadas para tratar o câncer de ovário.
O tratamento desse tipo de câncer depende do estadiamento, ou seja, se o tumor está localizado ou se já se disseminou para outros órgãos.
É realizada a cirurgia, para retirada do útero, ovários e trompas, além do omento, como preparo a fim de submeter a paciente a posterior quimioterapia.

Em alguns casos de pacientes de alto risco para câncer de ovário, desde que já tenham prole constituída e possuam alta probabilidade de desenvolverem síndromes hereditárias, pode ser realizada a retirada profilática dos ovários, após os 35 anos.
Resumo
Fique com esse conceitos mais importantes sobre os cânceres de ovário:
- Tratam-se, na realidade, de um grupo de doenças com comportamentos biológicos diferentes, alguns mais, outros menos agressivos.
- São mais frequentes após a menopausa.
- A dosagem do CA 125 é indicada, mas pode estar normal em 20% dos tumores, e, da mesma forma, estar aumentada mesmo em processos benignos.
- Um dos sintomas mais frequentes é a saciedade precoce.
- O diagnóstico precoce faz toda a diferença, e é feito principalmente por meio da ultrassonografia.
Veja este conteúdo sobre Câncer de Ovário em vídeo:
A Clínica Viver
Nós, da Clínica Viver de Brasília, consideramos que, acima de tudo, a informação é sua melhor companheira na busca por uma vida saudável. Estamos sempre à disposição para responder suas dúvidas, ainda que você não esteja em Brasília. Oferecemos, igualmente, vídeos com informações importantes em nosso canal de saúde, no Youtube.
Se você está em Brasília, estamos sua disposição. Será um prazer cuidar da sua saúde. A Clínica Viver de Imagens Médicas, em Brasília, tem os mais modernos aparelhos de ultrassonografia, mamografia digital e densitometria óssea. Igualmente, realizamos punções de tireoide e mama, além de biópsias.
Ligue para a Viver. Conseguimos agendar sua consulta e/ou exame até para o mesmo dia.
Saiba Mais
Ficamos felizes de seu interesse em saber mais sobre câncer no ovário. Leia, igualmente, as partes 1 e 2 da série sobre problemas no ovário:
1 – Cisto no Ovário é Perigoso? e
2 – Cistos Não Funcionais de Ovário.
Comente, pergunte e, acima de tudo, participe das nossas discussões a fim de aprimorarmos nossas informações. Aguardamos e agradecemos sua participação.
Na Clínica Viver, oferecemos aos nossos pacientes os mais modernos recursos e equipamentos do mercado. Aqui todos os exames são realizados por médicos. Assim, garantimos profissionalismo e segurança durante a realização de seus exames, com a entrega de resultados no menor tempo possível.
Se você está em Brasília ou Entorno e tem exames solicitados, faça seu agendamento online e venha cuidar da sua saúde conosco!