A pancreatite aguda é um quadro que pode provocar dores intensas no abdômen, inclusive com risco à vida, caso não seja tratado rapidamente.
Entender o que causa e principalmente como identificar e tratar essa condição é fundamental para garantir maior chance de reversão, menor sofrimento à pessoa acometida e minimizar riscos.
Por tudo isso, mostraremos a seguir tudo o que você precisa saber a respeito da pancreatite aguda. Acompanhe!
O que é pancreatite aguda?

A pancreatite aguda é uma condição médica caracterizada pela inflamação repentina do pâncreas, um órgão que fica localizado atrás do estômago e que desempenha funções cruciais na digestão e no controle dos níveis de glicose no sangue.
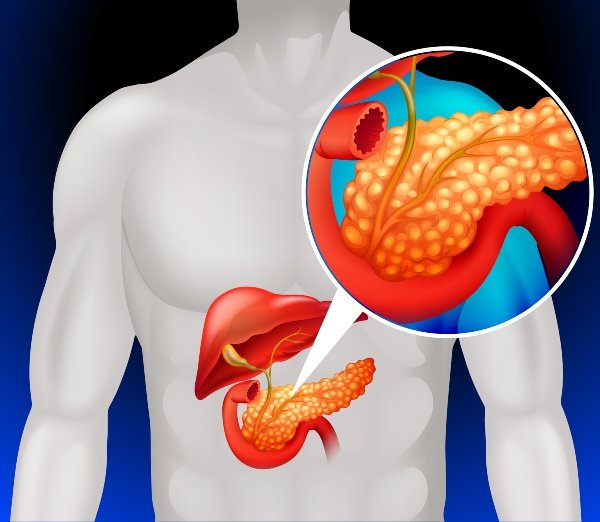
Essa inflamação ocorre quando as enzimas digestivas que normalmente são liberadas no intestino delgado para ajudar na digestão dos alimentos começam a ativar-se dentro do próprio pâncreas. Isso leva à autodigestão do tecido pancreático, resultando em dor intensa e inflamação.
O pâncreas tem duas principais funções: a produção de enzimas digestivas e a produção de hormônios, como a insulina, que regulam os níveis de açúcar no sangue. Quando o pâncreas fica inflamado, suas funções podem ser gravemente comprometidas, causando não apenas problemas digestivos, mas também desregulação dos níveis de glicose.
A pancreatite aguda pode se manifestar de forma leve, com sintomas moderados que se resolvem com tratamento simples, ou pode ser grave, levando a complicações sérias como infecções, necrose do tecido pancreático e falência de múltiplos órgãos.
A gravidade da condição e a rapidez com que se desenvolve fazem com que seja uma emergência médica que requer diagnóstico e tratamento imediatos.
Quais os sintomas? Como identificar?

Os sintomas da pancreatite aguda geralmente aparecem de forma súbita e podem variar em intensidade. Os principais sinais e sintomas incluem:
✅ Dor abdominal intensa: A dor costuma ser severa, localizada na parte superior do abdômen e pode irradiar para as costas. A dor pode ser constante e agravada após comer.
✅ Náuseas e vômitos: É comum que a dor abdominal seja acompanhada por náuseas persistentes e vômitos, que não aliviam a dor.
✅ Inchaço e sensibilidade abdominal: O abdômen pode estar inchado e sensível ao toque.
✅ Febre: Pode ocorrer febre, indicando a presença de inflamação no corpo.
✅ Aceleração dos batimentos cardíacos: A inflamação pode causar uma frequência cardíaca acelerada.
✅ Icterícia: Em alguns casos, a pele e os olhos podem apresentar uma coloração amarelada devido à obstrução do ducto biliar.
Todos esses sintomas são sinais de indicativos de uma pancreatite, mas somente um(a) médico(a) pode realizar a devida avaliação, pedir exames e confirmar esse diagnóstico. Além disso, uma pancreatite aguda é um quadro grave, que exige atendimento imediato em serviço médico de emergência, devido aos riscos envolvidos, inclusive à vida.
O que causa esse problema?

Não há uma causa única para esse problema. A pancreatite aguda pode ser desencadeada por diversas razões, como:
Cálculos biliares
Cálculos biliares são formações de material sólido na vesícula biliar. Quando esses cálculos se movem para o ducto biliar comum, podem bloquear o ducto pancreático. Isso impede a liberação das enzimas digestivas do pâncreas no intestino delgado, causando a ativação dessas enzimas dentro do próprio pâncreas, o que leva à inflamação e dano tecidual. Esta condição é conhecida como pancreatite biliar.
Consumo excessivo de álcool
O álcool pode causar pancreatite aguda de várias maneiras. O consumo crônico e excessivo de álcool pode levar à liberação prematura de enzimas digestivas dentro do pâncreas, causando inflamação. Além disso, o álcool pode induzir a formação de depósitos de proteínas nos ductos pancreáticos, levando ao bloqueio e à inflamação. A pancreatite relacionada ao álcool geralmente ocorre após anos de consumo pesado, mas um episódio agudo pode ser desencadeado mesmo em um único episódio de consumo exagerado.
Medicamentos
Diversos medicamentos têm sido associados à pancreatite aguda. Alguns antibióticos, diuréticos, medicamentos imunossupressores e para o tratamento do HIV são exemplos. A inflamação pode resultar de uma reação alérgica ou tóxica direta ao medicamento, ou por mecanismos indiretos, como a indução de hipertrigliceridemia.
Trauma abdominal
Lesões traumáticas no abdômen, que podem ocorrer devido a acidentes de carro, quedas, ou até procedimentos cirúrgicos, podem danificar o pâncreas diretamente. Esse dano pode causar a liberação de enzimas pancreáticas no tecido circundante, levando à inflamação.
Infecções
Algumas infecções virais, bacterianas ou parasitárias podem causar pancreatite aguda. Exemplos incluem caxumba, hepatite viral e infecções por micoplasmas e citomegalovírus. Estas infecções podem causar inflamação diretamente no pâncreas ou indiretamente, como resultado da resposta imunológica do corpo.
Transtornos metabólicos
Hipercalcemia (níveis elevados de cálcio no sangue) pode causar pancreatite, geralmente devido à hiperparatireoidismo ou à intoxicação por vitamina D. A hiperlipidemia (níveis elevados de triglicerídeos) também pode causar pancreatite, pois altos níveis de triglicerídeos podem levar à produção de ácidos graxos tóxicos que causam dano ao pâncreas.
Anomalias anatômicas
Condições como pâncreas divisum (uma variação anatômica em que os ductos pancreáticos não se fundem) ou estenose do ducto pancreático podem predispor uma pessoa à pancreatite. Essas anomalias podem causar obstrução do fluxo normal de enzimas pancreáticas, levando à inflamação.
Fatores genéticos
Certas mutações genéticas aumentam a predisposição à pancreatite. Por exemplo, mutações no gene PRSS1 podem levar à ativação precoce da enzima tripsina dentro do pâncreas, causando autodigestão e inflamação. A pancreatite hereditária é uma condição rara, mas significativa, onde essas mutações são frequentemente encontradas.
Doenças autoimunes
Na pancreatite autoimune, o sistema imunológico ataca as células do pâncreas, causando inflamação. Essa condição é frequentemente associada a outras doenças autoimunes, como a síndrome de Sjögren e a doença inflamatória intestinal. O tratamento geralmente envolve o uso de corticosteroides para suprimir a resposta imunológica.
Procedimentos médicos
A colangiopancreatografia retrógrada endoscópica (CPRE) é um procedimento usado para diagnosticar e tratar problemas nos ductos biliares e pancreáticos. Embora seja uma ferramenta valiosa, pode causar pancreatite como complicação em até 5-10% dos casos, devido à manipulação mecânica e à introdução de agentes de contraste que podem irritar o pâncreas.
Quais os melhores tratamentos?

O tratamento da pancreatite aguda visa aliviar os sintomas, tratar a causa relacionada e prevenir complicações. As abordagens de tratamento incluem:
✅ Internação hospitalar: A maioria dos casos de pancreatite aguda requer internação para monitoramento e cuidados intensivos, especialmente se os sintomas forem graves.
✅ Jejum: Inicialmente, pode ser necessário suspender a alimentação oral para dar descanso ao pâncreas. A nutrição pode ser fornecida por via intravenosa ou através de uma sonda nasogástrica.
✅ Hidratação intravenosa: É fundamental manter uma hidratação adequada através de fluidos intravenosos para apoiar a função dos órgãos e prevenir desidratação.
✅ Controle da dor: Analgésicos são administrados para aliviar a dor intensa associada à pancreatite.
✅ Antibióticos: Se houver suspeita ou confirmação de infecção, antibióticos podem ser prescritos.
✅ Remoção de cálculos biliares: Se cálculos biliares forem a causa, pode ser necessário remover os cálculos através de procedimentos como a colangiopancreatografia retrógrada endoscópica (CPRE) ou cirurgia.
✅ Tratamento de causas relacionadas: Outras causas, como níveis elevados de triglicerídeos ou hipercalcemia, são tratadas conforme necessário.
✅ Suporte nutricional: Após o período inicial de jejum, a alimentação é gradualmente reintroduzida, começando com líquidos claros e progredindo para uma dieta leve, conforme a tolerância do paciente.
✅ Cirurgia: Em casos graves, com complicações como necrose pancreática ou pseudocistos, pode ser necessária intervenção cirúrgica para remover o tecido necrosado ou drenar fluidos acumulados.
✅ Mudanças no estilo de vida: Após a recuperação, é importante evitar álcool e seguir uma dieta saudável para prevenir novos episódios. Pacientes com pancreatite relacionada ao álcool são aconselhados a interromper completamente o consumo de álcool.
O tratamento é geralmente personalizado, com base na gravidade da condição e nas necessidades específicas do paciente. O objetivo é aliviar os sintomas, tratar a causa e evitar complicações futuras.
——————————-
Uma das missões da Clínica Viver de Imagens Médicas é promover saúde, bem-estar e qualidade de vida para as pessoas; seja oferecendo serviços de excelência, seja produzindo conteúdos úteis e sempre gratuitos.
Somos referência em exames de imagem no Distrito Federal e contamos com as tecnologias e os profissionais que você precisa para ter o melhor diagnóstico.
Se você está no Distrito Federal ou Entorno e tem exames de imagem solicitados, clique no link abaixo para agendar conosco!