A informação é uma das principais armas contra o câncer de mama, o tipo de neoplasia que mais mata mulheres em todo o mundo.
Mas por que conhecer sobre isso é tão importante?
Primeiro, porque o câncer de mama é uma doença silenciosa, que não costuma dar muitos sinais até que já esteja em estágios mais avançados. Por isso, conhecer as medidas recomendadas de prevenção pode fazer toda diferença para reduzir os riscos de desenvolver e também para buscar um tratamento de forma mais rápida, aumentando as chances de cura.
Nesse sentido, conhecer os tipos de câncer de mama e suas características é importante para estar atenta e quais cuidados tomar.
Então confira as informações deste artigo!
Tipos de câncer de mama
Inicialmente, é importante saber que os tipos de câncer de mama se dividem em dois grupos mais amplos, que são os tumores “in situ” e os “invasivos”.
O que diferencia esses grupos é sua localização na mama. Caso os exames de imagem mostrem que o tumor está localizado nos ductos mamários (canais de saída do leite), são classificados como “in situ”. Caso invadam outras regiões das mamas, são classificados como “invasivos”.

Dito isso, vamos conhecer os principais tipos de câncer de mama:
1. Carcinoma ductal in situ
Responsável por cerca de 20% dos casos de câncer de mama, o carcinoma ductal in situ é um tipo de câncer classificado como sendo de estágio inicial da doença.
Nesse caso, as células que revestem os ductos são cancerígenas, mas ainda não romperam as paredes dos ductos para afetarem outras regiões das mamas.
Geralmente, as chances desse câncer migrar para outras áreas do organismo é pequena, tendo alta probabilidade de cura, caso seja identificado e tratado corretamente nessa fase.
Na mamografia este câncer geralmente aparece como microcalcificações agrupadas.
O tratamento do carcinoma ductal in situ costuma ser mais simples, com retirada de pequena parte da mama e radioterapia.
2. Carcinoma ductal invasivo
É o tipo de câncer mais comum que existe, responsável por mais de 70% dos casos.
Considerado como um estágio mais avançado que o tipo anterior (carcinoma ductal in situ), o carcinoma ductal invasivo é o tipo de tumor que conseguiu romper as paredes dos ductos e chegou às células do tecido gorduroso das mamas.
O tipo de tratamento para esse tipo de câncer pode variar, a depender do estágio em que se encontra e da avaliação do mastologista.
Pode ser necessária a retirada da mama (mastectomia) ou retirada somente do nódulo e suas proximidades ( quadrantectomia) , associadas ou não a quimioterapia, radioterapia ou terapia hormonal.
É um tipo de tumor que pode migrar para outras regiões, como axilas.
Geralmente aparece na mamografia como um nódulo espiculado ou irregular.
3. Carcinoma lobular in situ
Essa variação não se caracteriza como um tipo de câncer de mama exatamente, mas que pode chegar a ser. Trata-se de uma lesão proliferativa da mama, que aumenta as chances de um desenvolvimento futuro de câncer.
Seu tratamento também costuma ser menos agressivo e mais fácil de ser realizado.
Ele costuma aparecer dentro dos lóbulos das mamas, estruturas responsáveis pela produção do leite materno, sendo descobertos tanto nos exames de imagem ou, em alguns casos, até mesmo durante cirurgia estética mamária.
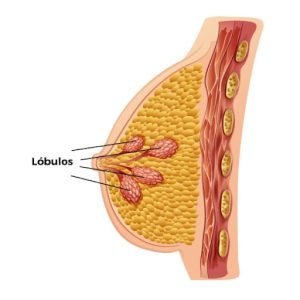
É possível que ele apareça nas duas mamas ou somente em uma. As principais alterações mamográficas são assimetrias focais.
4. Carcinoma lobular invasivo
É o segundo mais comum entre os tipos de câncer de mama.
Trata-se de uma neoplasia muito parecida com o carcinoma ductal invasivo, sendo que a diferença entre eles é que, neste caso, as células estão muito mais espalhadas, e isso dificulta sua visualização no exame de mamografia.
Além disso, o carcinoma lobular invasivo apresenta mais focos de lesões nas duas mamas ao mesmo tempo, do que os outros tipos de tumor.
A principal dificuldade desse tipo de câncer é o rastreamento mamográfico. Por serem células que tem um padrão de se espalhar na mama de maneira difusa, não há necessariamente a formação de nódulos e se torna difícil (ou tardio) o diagnóstico, sendo necessário o encaminhamento para exames mais específicos, o que pode atrasar o início do tratamento.
5. Doença de Paget da mama
É um tipo raro de câncer de mama, geralmente afetando a pele do mamilo e da aréola.
A doença de Paget da mama em geral afeta somente um mamilo e, em cerca de 90% dos casos, está associada a outros tipos de câncer de mama, como o carcinoma ductal in situ ou ao carcinoma ductal invasivo.
Os principais sintomas costumam ser a irritação no mamilo, além de coceira, descamação e vermelhidão. Em alguns casos, pode ocorrer a inversão do mamilo (afundamento).
O diagnóstico da doença de Paget pode ser feito tanto por meio da mamografia quanto pela ressonância magnética das mamas ou da ultrassonografia mamária.
Quais são as chances de cura do câncer de mama?
Como vimos neste artigo, existem diversos tipos de câncer de mama, sendo importante estar atenta às características de cada um deles, para procurar ajuda médica o quanto antes, caso surja algum sinal.
Um bom acompanhamento médico e a realização regular dos exames preventivos são fundamentais para um tratamento mais precoce e eficaz, levando a chances de cura muito maiores.
Para isso, conte sempre com a Clínica Viver. Somos referência em exames de imagem no Distrito Federal, e especialmente na realização de mamografias, com certificação pelo Colégio Brasileiro de Radiologia.
Caso você esteja em Brasília ou Entorno, agende online agora mesmo seus exames e venha se cuidar conosco!