O que é ecocardiografia fetal? A ecocardiografia fetal inspeciona o coração do feto ainda na barriga da mãe e é exame importantíssimo entre os que devem ser feitos durante a gravidez.
A ecocardiografia fetal é feita a fim de se identificar a existência de quaisquer cardiopatias congênitas no bebê.
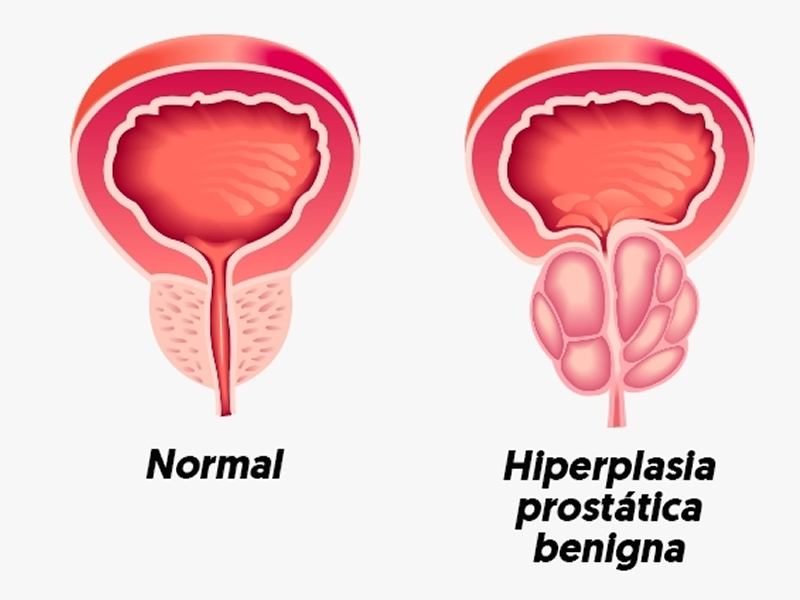
As cardiopatias congênitas são defeitos no coração do feto ou nos grandes vasos, e devem ser pesquisados, visto que são malformações fetais bastante comuns.
No Brasil, 1 em cada 100 crianças nasce com alguma cardiopatia congênita, e, destas, cerca de 80% vão precisar de cirurgias.
A Importância da Ecocardiografia Fetal
A ecocardiografia fetal detecta as malformações cardíacas, avaliando detalhadamente o coração do feto, suas válvulas, grandes vasos, assim como o fluxo sanguíneo e distúrbios no ritmo cardíaco.
O diagnóstico precoce de cardiopatia congênita é fundamental para o planejamento do parto, já que este deverá ocorrer em um centro que esteja preparado para intervenções clínicas ou cirúrgicas no feto.
Isso evita complicações comuns como choque, parada cardíaca ou comprometimento neurológico do bebê.
Este importante exame tem a vantagem de não causar risco algum ao feto, visto que é feito de forma semelhante à ecografia obstétrica, quando se coloca um gel no abdome da gestante e, com movimentos do transdutor de mão, o médico visualiza com clareza o coração do bebê, sem causar risco algum para o feto.
O exame deve ocorrer a partir da 18ª semana de gestação, mas deve, preferencialmente, ocorrer entre a 24ª a 28ª semanas de gravidez.
Como 90% dos casos de malformações cardíacas fetais não estão associados a nenhum fator específico de risco, a Sociedade Brasileira de Cardiologia recomenda que este exame seja realizado em todas as gestantes, a fim de se descobrir precocemente qualquer anomalia cardíaca.
Fatores que Aumentam o Risco de Cardiopatias Fetais
Visto que alguns fatores maternos e/ou fetais aumentam o risco de cardiopatias, eles devem ser acompanhados com atenção. De acordo com os fatores, pode ser indicado que a ecocardiografia fetal seja feita mais precocemente, ou até mesmo mais de uma vez durante a gestação.
Os principais fatores fetais são:
• Suspeita de malformação cardíaca durante ecografia obstétrica de rotina.
• Arritmias fetais (frequência cardíaca menor que 120 bpm ou maior que 180 bpm).
• Aumento da translucência nucal (aquela pequena prega que fica na nuca do bebê).
• Gêmeos monocoriônicos.
• Malformações extra cardíacas, aquelas que acontecem fora do coração, nos pulmões, rins ou aparelho digestivo, por exemplo.
• Retardo no crescimento intrauterino, quando o bebê não cresce de acordo com os padrões devidos.
• Síndromes genéticas. Também chamadas de síndromes cromossômicas, são anomalias causadas por alterações nas estruturas dos cromossomos, que formam o DNA. As síndromes mais comuns são a Síndrome de Down e Síndrome do Cromossomo X Frágil, entre outras.
Características Maternas que Aumentam o Risco de Cardiopatias Fetais
Os principais fatores de risco maternos são:
• Histórico familiar de cardiopatia congênita.
• Diabetes.
• Infecções virais como Rubéola, Toxoplasmose, Citomegalovírus.
• Doenças autoimunes como Lúpus, Dermatomiosite.
• Uso de anti-inflamatórios não esteroidais na gravidez, anticonvulsivantes e lítio.
• Gestantes acima de 40 anos.
Visto que a grande maioria das malformações cardíacas demanda tratamento nos primeiros 30 dias de vida, e, por vezes, intervenção intra útero, o diagnóstico por meio da ecocardiografia é essencial para assegurar a saúde desses bebês.
Prefere saber mais sobre a Ecocardiografia Fetal em vídeo? Veja, abaixo, o vídeo que a Dra. Nubia, da Clínica Viver, produziu sobre o assunto.
Resumo de Ecocardiografia Fetal
Ficamos felizes de seu interesse em saber mais sobre a ecocardiografia fetal. Fique com as principais informações:
1. A ecocardiografia fetal verifica a existência de defeitos no coração do feto, ainda na barriga da mãe.
2. O diagnóstico precoce de qualquer cardiopatia congênita é primordial para o planejamento do parto
3. De acordo com o que for encontrado, podem ser necessárias intervenções clínicas ou cirúrgicas no feto.
4. Deve-se fazer o exame a partir da 18ª semana, mas, preferencialmente, entre as 24ª e 28ª semanas.
Comente, pergunte e, acima de tudo, participe das nossas discussões a fim de aprimorarmos nossas informações. Aguardamos e agradecemos sua participação.
A Clínica Viver
Nós, da Clínica Viver de Brasília, consideramos que, acima de tudo, a informação é sua melhor companheira na busca por uma vida saudável.
Estamos sempre à disposição para responder suas dúvidas, ainda que você não esteja em Brasília.
Além disso, oferecemos vídeos com informações importantes em nosso canal de saúde, no Youtube.
Se você está em Brasília, estamos sua disposição. Será um prazer cuidar da sua saúde. Marque agora sua Ecocardiografia Fetal.
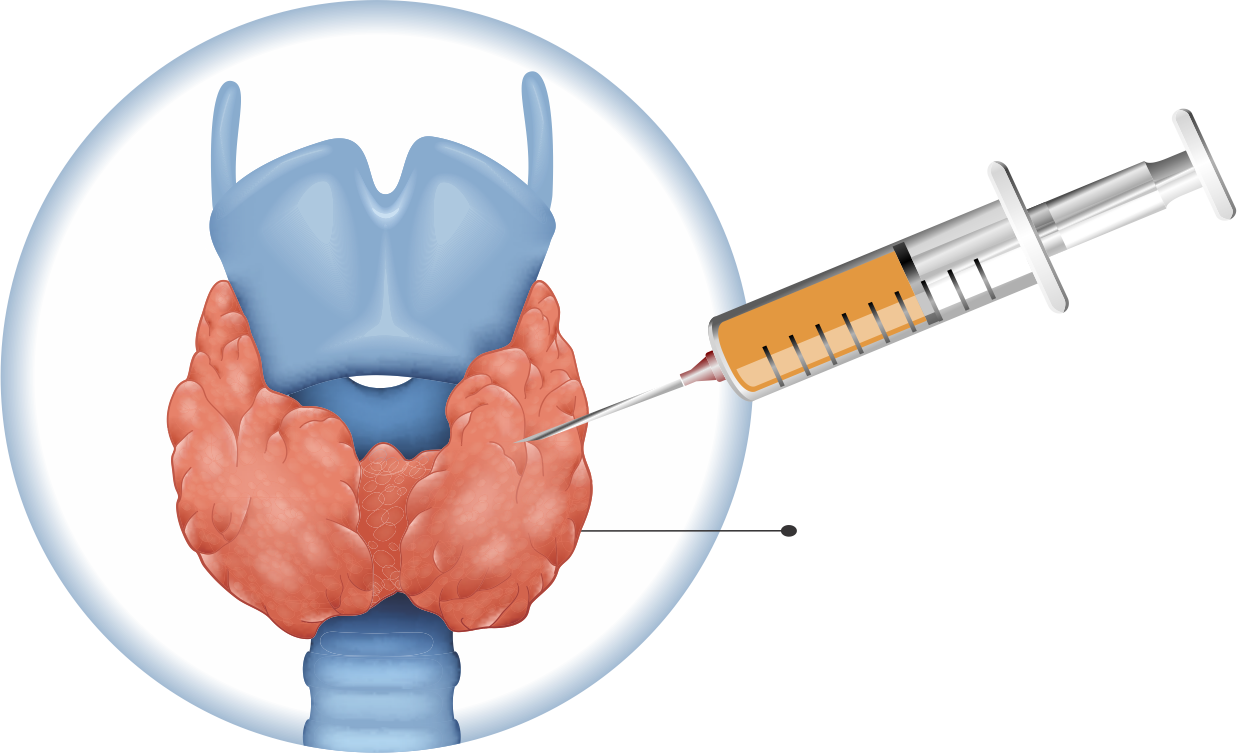
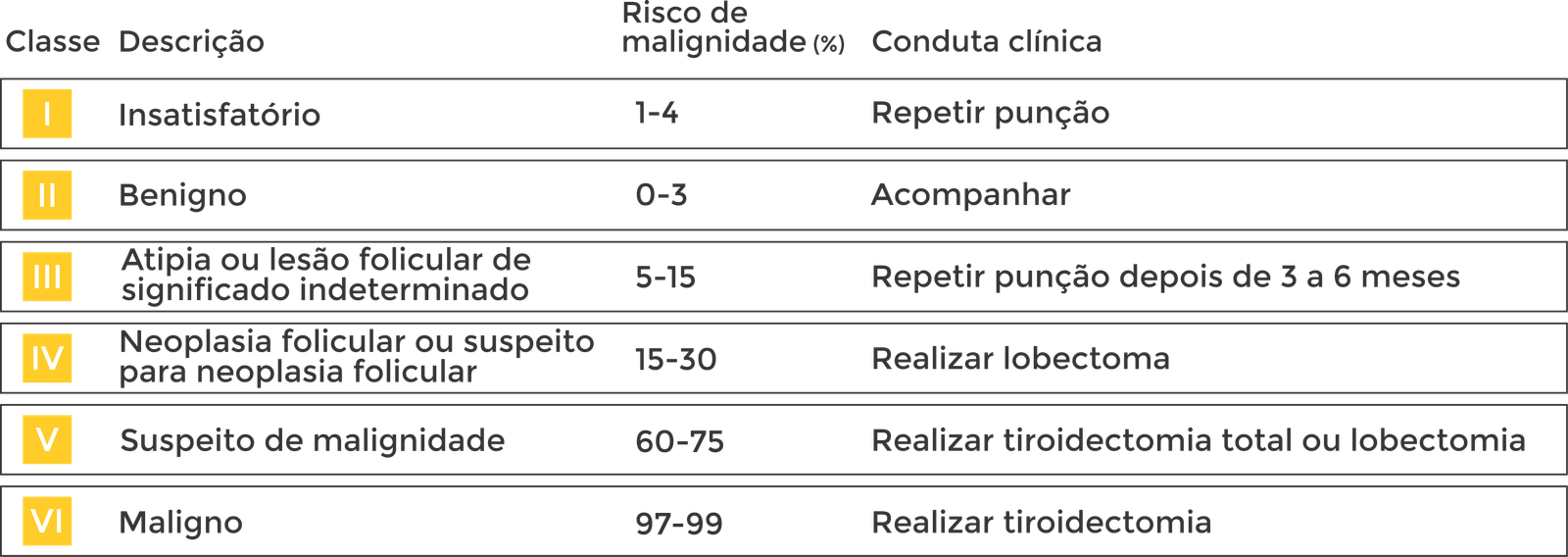
A Clínica Viver de Imagens Médicas, em Brasília, tem os mais modernos aparelhos de ultrassonografia, mamografia digital e densitometria óssea. Igualmente, realizamos punções de tireoide e mama, além de biópsias.
Passeie virtualmente por dentro da Clínica Viver, de Brasília, navegando por fotos 360º.
Além disso, temos profissionais experientes e preparados para consultas nas especialidades de Endocrinologia, Ginecologia, Obstetrícia e Mastologia, a fim de cuidar de seus exames e da sua saúde.
Oferecemos aos nossos pacientes os mais modernos recursos e equipamentos do mercado. Além disso, aqui todos os exames são realizados por médicos, garantindo assim mais segurança na realização de seus exames, com a entrega de resultados no menor tempo possível.
Se você está em Brasília ou Entorno e tem exames solicitados, venha fazer seus exames conosco!