Se você notou sangramento fora da menstruação, pode estar se perguntando coisas do tipo: é normal? O que pode ser? Devo me preocupar?
Neste artigo, explicamos de forma simples o que pode estar acontecendo com seu corpo, sem alarmes, mas com carinho e informação. Venha entender o que pode ser e o que fazer nesses casos!
O que é esse sangramento fora da menstruação?

Sangramentos fora do período menstrual, também conhecidos como sangramentos intermenstruais ou escapes, são perdas de sangue que ocorrem em dias diferentes do ciclo menstrual esperado.
Em geral, esse tipo de sangramento costuma ser mais leve que o da menstruação, muitas vezes aparecendo como pequenas manchas na calcinha ou no papel higiênico. Pode durar poucas horas ou alguns dias e, na maioria das vezes, não representa um problema grave de saúde.
Causas mais comuns e quando são benignas
Muitas mulheres têm esse tipo de sangramento e o motivo costuma ser simples:
✅ Alterações hormonais, geralmente provocadas por estresse intenso, mudança de anticoncepcional, ovulação ou síndrome do ovário policístico.
✅ Gravidez em início, como o sangramento de implantação, ou, em casos raros, gravidez ectópica, que exige avaliação imediata.
✅ Pólipos, miomas e infecções: pólipos uterinos ou infecções como vaginose ou cervicite podem causar escape.
✅ Endometriose: pode causar escapes e dores fora do ciclo menstrual.
✅ DIU (dispositivo intrauterino): principalmente o de cobre, pode gerar sangramentos irregulares nas primeiras semanas.
✅ Menopausa: nessa fase é comum que o ciclo se torne irregular, com espaços maiores entre uma menstruação e outra, e a ocorrência desses sangramentos inesperados pode se tornar mais frequente.
Quando o sangramento pode ser algo mais sério
Nem todo sangramento fora do ciclo menstrual representa um problema grave, mas é importante reconhecer quando ele pode ser sinal de algo mais sério. A atenção deve ser redobrada se esse sangramento vier acompanhado de outros sintomas, como:
✅ Dor pélvica intensa, cansaço excessivo, tontura ou queda acentuada de pressão. Nessas situações, há risco de anemia ou complicações ligadas à perda de sangue.
✅ Sangramentos recorrentes, que acontecem com frequência fora da menstruação, também precisam ser avaliados por profissionais de saúde. Podem estar relacionados a condições como miomas, endometriose, adenomiose, distúrbios hormonais ou mesmo câncer do colo do útero ou do endométrio.
✅ Quando o sangramento ocorre após a menopausa ou após relações sexuais. Nesses casos, uma avaliação ginecológica deve ser feita o quanto antes.
O ideal é nunca ignorar um sangramento atípico. Quanto mais cedo for identificado o motivo, mais rápido é o tratamento, aumentando as chances de um cuidado eficaz e tranquilo.
Cores e quantidades: o que significam

A cor e a quantidade do sangramento fora do período menstrual podem dar pistas importantes sobre o que está acontecendo no organismo. Observar esses sinais ajuda tanto a tranquilizar quanto a entender quando é hora de procurar um especialista.
Um sangramento leve, com poucas gotas ou manchas na calcinha, é comum em algumas fases do ciclo ou durante o uso de anticoncepcionais hormonais, sendo conhecido como “escape”. Esse tipo de sangramento normalmente é mais claro e rosado, mas também pode aparecer marrom, principalmente quando o sangue demora mais tempo para sair do corpo.
Já sangramentos mais intensos, com fluxo semelhante ou até maior que o da menstruação habitual, merecem atenção especial. Isso pode indicar condições como miomas, pólipos ou desequilíbrios hormonais. Quando há presença de coágulos, o volume é muito alto ou dura vários dias, é fundamental procurar atendimento médico.
A coloração também pode variar. Tons avermelhados indicam sangue mais recente, enquanto o marrom escuro aponta para sangue mais antigo. Se o sangue estiver acompanhado de mau cheiro, pode ser sinal de infecção, especialmente se vier junto com dor ou corrimento.
Observar a quantidade e a cor do sangue, portanto, é um cuidado que ajuda a entender melhor a saúde do corpo e a agir rapidamente em caso de necessidade.
Como investigar?
Quando o sangramento acontece fora do período menstrual, o primeiro passo é procurar um(a) ginecologista. Durante a consulta, o profissional vai ouvir seu relato, avaliar sintomas associados, como dor, cólicas ou alterações no ciclo, e realizar o exame físico.
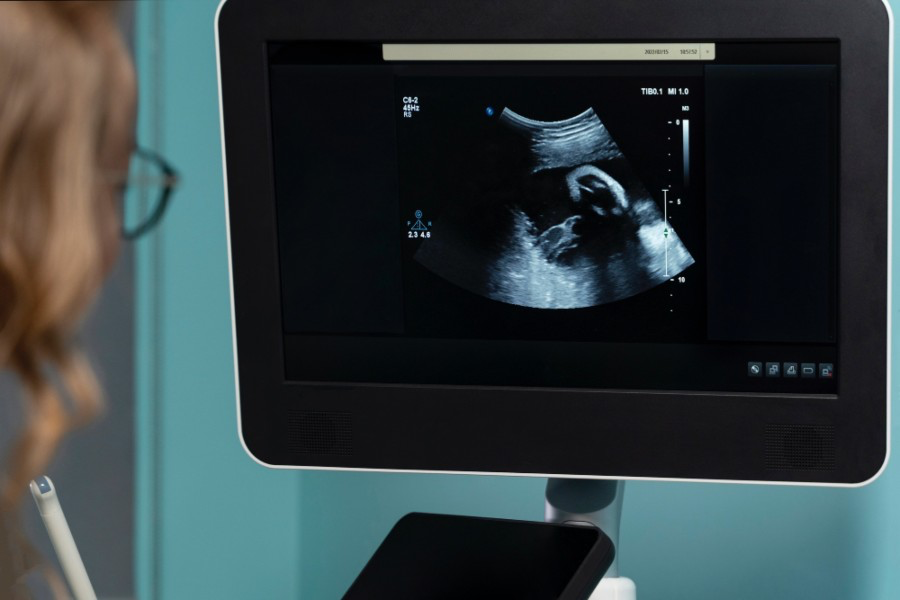
Em muitos casos, é preciso complementar a investigação com exames de imagem. Entre eles, a ecografia transvaginal é um dos mais solicitados, pois permite visualizar o útero, os ovários e o endométrio com detalhes. Esse exame ajuda a identificar miomas, pólipos, cistos ou espessamentos que podem estar ligados ao sangramento.
Outros exames laboratoriais, como dosagem hormonal e hemograma, também podem ser pedidos para descartar alterações que influenciam no ciclo menstrual. A combinação de avaliação clínica, exames de imagem e laboratoriais é o que possibilita chegar a um diagnóstico preciso e definir o tratamento mais adequado.
———————-
Se você está no Distrito Federal ou Entorno e tem exames solicitados, clique no link abaixo para agendar e vir cuidar da sua saúde conosco!